À quinze jours d’une intervention chirurgicale sur le pied, beaucoup de patients s’inquiètent devant une cicatrice encore rouge, légèrement gonflée ou sensible au toucher. Cette anxiété est fréquente, mais souvent injustifiée. L’aspect d’une cicatrice récente ne prédit pas son rendu final. La cicatrisation suit un processus biologique complexe, influencé par de multiples facteurs que vous pouvez, pour certains, contrôler. Votre âge, votre état de santé général, la technique chirurgicale employée, vos gènes et vos soins quotidiens déterminent conjointement si votre cicatrice sera discrète ou visible dans les mois à venir. Comprendre ces mécanismes vous permet d’anticiper les étapes normales, d’adapter vos gestes post-opératoires et de savoir quand consulter si une anomalie survient.
Chaque organisme réagit différemment face à une incision chirurgicale. Deux patients opérés le même jour, par le même chirurgien, avec la même technique, peuvent présenter des cicatrices d’aspects très différents à six mois. Cette variabilité s’explique par l’interaction complexe entre des facteurs intrinsèques (génétique, métabolisme) et des facteurs extrinsèques (soins, environnement, protection solaire).
L’objectif de ce guide est de vous donner des repères concrets pour évaluer si votre cicatrice évolue normalement, identifier les actions qui optimisent la cicatrisation et reconnaître les signaux d’alerte nécessitant une consultation médicale rapide. Les informations présentées s’appuient sur les protocoles institutionnels de référence en chirurgie orthopédique et dermatologie, actualisés en 2026.
Les 7 facteurs qui déterminent votre cicatrice en 30 secondes :
- La technique chirurgicale employée (mini-invasive, percutanée ou ouverte)
- Votre âge et votre capacité de régénération cellulaire
- Votre type de peau et vos prédispositions génétiques aux cicatrices hypertrophiques
- Votre état de santé général (diabète, circulation sanguine, immunité)
- La rigueur de vos soins post-opératoires quotidiens
- La protection solaire appliquée durant la phase de remodelage
- Votre hygiène de vie (tabagisme, nutrition, hydratation)
Comment évolue naturellement une cicatrice chirurgicale du pied ?
Prenons une situation classique : une patiente de cinquante-deux ans vient de subir une intervention sur le pied. À J+15, sa cicatrice présente une rougeur marquée, une légère surélévation et une sensibilité au toucher. Elle compare avec une collègue opérée deux mois auparavant dont la cicatrice paraît presque invisible. Cette comparaison génère de l’anxiété, alors que les deux situations sont parfaitement normales à leur stade respectif.
La cicatrisation cutanée après chirurgie du pied obéit à un calendrier biologique précis, découpé en trois phases successives dont la durée et l’intensité varient selon les individus. Connaître cette timeline permet de distinguer une évolution attendue d’une complication réelle.
-
Phase inflammatoire : rougeur intense, œdème, chaleur locale. Le corps mobilise les plaquettes pour arrêter le saignement puis les globules blancs pour nettoyer la plaie. Aspect normal : cicatrice rouge vif, légèrement gonflée, sensible.
-
Phase proliférative : construction du nouveau tissu. Les fibroblastes fabriquent du collagène (protéine de solidité). Aspect normal : cicatrice rose à rouge, épaississement progressif, début de rétraction.
-
Épithélialisation complète : la surface cutanée se referme totalement. Les fibres de collagène s’organisent. Aspect normal : cicatrice rose pâle, diminution progressive de l’épaisseur, démangeaisons fréquentes (signe de réparation active).
-
Remodelage précoce : les fibres de collagène épaississent pour résister aux forces de traction. Le nombre de vaisseaux sanguins diminue (la cicatrice perd sa teinte rouge). Aspect normal : cicatrice rose clair à blanche, texture encore légèrement différente de la peau environnante.
-
Maturation finale : stabilisation définitive. La cicatrisation se poursuit sur plusieurs mois supplémentaires, avec une phase de remodelage pouvant atteindre douze à dix-huit mois selon les protocoles médicaux. Aspect final : cicatrice blanche ou légèrement pigmentée, souple mais moins élastique que la peau normale.
L’hallux valgus, aussi appelé oignon du pied, représente l’une des interventions chirurgicales du pied les plus fréquentes et son traitement par techniques modernes offre des avantages significatifs en termes de cicatrisation. Quel que soit le type de chirurgie du pied pratiqué, la chronologie biologique reste similaire, mais l’ampleur de chaque phase varie selon la taille de l’incision initiale et la préservation des tissus environnants.
Selon la Société Française de Dermatologie, la phase proliférative (jours 8 à 21) constitue le moment où les fibroblastes fabriquent activement du collagène. Cette protéine donne solidité et souplesse à la peau. Durant cette période, la plaie se rétracte d’environ quarante pour cent, un phénomène naturel de contraction qui rapproche les bords de l’incision. Ce chiffre explique pourquoi une cicatrice paraît parfois plus courte que l’incision initiale.
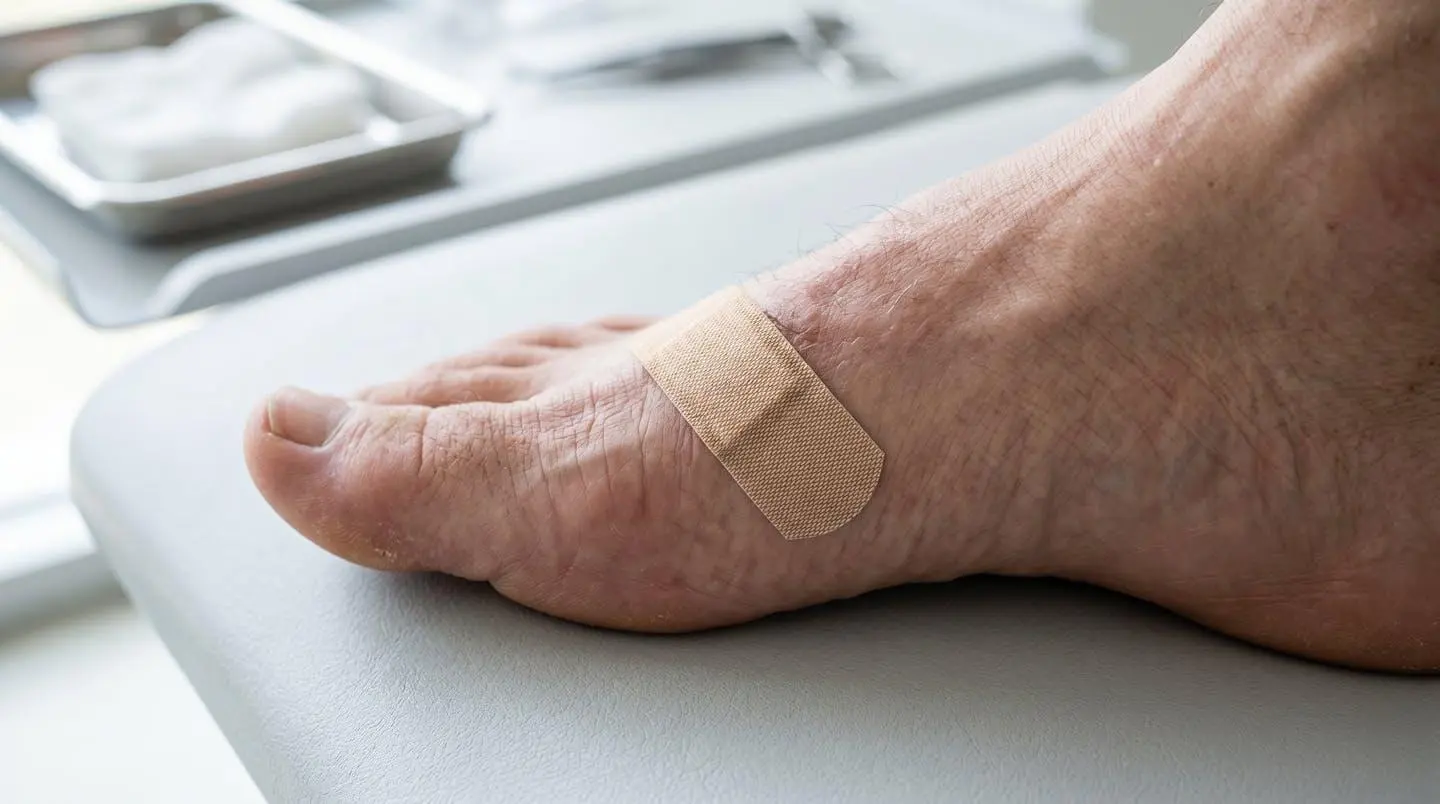
Les facteurs personnels qui déterminent votre cicatrisation
Votre profil biologique et votre état de santé influencent jusqu’à quarante pour cent la vitesse de cicatrisation. Deux patients du même âge peuvent présenter des délais variant du simple au double selon leurs comorbidités. Identifier vos facteurs de risque permet d’adapter vos soins.
Le métabolisme cellulaire ralentit avec l’âge. Un patient de vingt-cinq ans fabrique du collagène plus rapidement qu’un patient de soixante-cinq ans. Ce ralentissement est physiologique et inévitable, mais il ne condamne pas à une mauvaise cicatrisation. Il impose simplement une vigilance accrue sur les soins et une patience prolongée pour atteindre le résultat final. Chez les patients de plus de soixante ans, la phase de remodelage peut s’étendre au-delà de dix-huit mois, contre douze mois en moyenne chez les adultes jeunes.
Certaines peaux réagissent à une incision par une production excessive de collagène, créant des cicatrices hypertrophiques (épaisses, rouges, en relief) ou des chéloïdes (dépassant les limites de l’incision initiale). Les peaux foncées présentent une prédisposition génétique accrue aux cicatrices hypertrophiques et chéloïdes, nécessitant une surveillance spécifique. Si des membres de votre famille ont développé ce type de cicatrices après chirurgie ou blessure, signalez-le impérativement à votre chirurgien avant l’intervention. Des protocoles préventifs (plaques de silicone, injections de corticoïdes précoces) peuvent alors être mis en place dès les premières semaines.
Les patients diabétiques, notamment en cas de glycémie mal contrôlée, présentent un risque accru de retard de cicatrisation en raison de l’altération de la microcirculation. L’hyperglycémie chronique endommage les petits vaisseaux sanguins et ralentit l’apport en oxygène et nutriments aux tissus en réparation. Le tabagisme est reconnu comme un facteur de retard significatif de la cicatrisation en raison de la vasoconstriction et de l’hypoxie tissulaire. L’arrêt du tabac, même temporaire (quatre semaines avant et après l’opération), améliore significativement le pronostic cicatriciel.
Les troubles de la circulation veineuse (insuffisance veineuse chronique, varices) compromettent également le retour sanguin et la nutrition tissulaire. Une immunité affaiblie (traitements immunosuppresseurs, chimiothérapie, corticothérapie au long cours) ralentit la réponse inflammatoire et la production de facteurs de croissance nécessaires à la réparation.
Bon à savoir : Avant toute chirurgie du pied programmée, un bilan pré-opératoire permet d’identifier et d’optimiser ces facteurs de risque. Chez un patient diabétique, l’équilibration glycémique dans les semaines précédant l’intervention réduit significativement le risque de complications cicatricielles.

L’impact décisif de la technique chirurgicale
Comparer une incision réalisée par chirurgie mini-invasive à une incision de chirurgie classique, c’est comme comparer une aiguille à un couteau. La taille de l’incision initiale et le degré de préservation des tissus environnants déterminent directement l’ampleur du processus de cicatrisation et, in fine, la visibilité de la cicatrice à long terme.
40 %
Rétraction naturelle de la plaie durant la phase de remodelage
Les études cliniques récentes montrent une réduction significative de la taille des cicatrices avec les techniques mini-invasives par rapport aux approches chirurgicales ouvertes traditionnelles. Cette différence ne relève pas uniquement de l’esthétique : une incision plus petite signifie moins de destruction tissulaire, moins d’inflammation initiale et une phase de remodelage plus courte.
La chirurgie mini-invasive du pied utilise des incisions de cinq à huit millimètres en moyenne, pratiquées à travers de petits orifices cutanés. Le chirurgien opère sous contrôle radiographique, en préservant au maximum les structures anatomiques environnantes (tendons, vaisseaux, nerfs). Cette préservation tissulaire accélère la cicatrisation et réduit l’inflammation post-opératoire. À six mois, ces micro-incisions sont quasi invisibles, se confondant avec les plis naturels de la peau. La rougeur résiduelle s’estompe complètement entre douze et dix-huit mois dans la majorité des cas.
La technique percutanée repose sur plusieurs petites incisions (trois à cinq en moyenne) réparties sur le pied, chacune mesurant trois à six millimètres. Cette approche génère donc plusieurs cicatrices de petite taille plutôt qu’une seule grande. L’avantage réside dans la répartition de la charge cicatricielle : aucune cicatrice isolée ne subit de tension excessive, ce qui limite le risque d’hypertrophie. L’inconvénient esthétique potentiel est le nombre de marques visibles, même si leur taille individuelle reste discrète.
La chirurgie ouverte nécessite une incision de trois à cinq centimètres pour accéder directement aux structures osseuses et articulaires. Cette voie d’abord reste indispensable pour les cas complexes (déformations sévères, chirurgies de révision, complications anatomiques). L’incision plus importante génère une cicatrice plus visible, nécessitant une surveillance prolongée. Le résultat final dépend fortement de la qualité de la suture (points intradermiques versus points externes) et de la rigueur des soins post-opératoires. À douze mois, une cicatrice de chirurgie ouverte bien conduite mesure entre deux et quatre centimètres de longueur, avec une largeur de un à deux millimètres.
| Technique | Taille incision | Délai cicatrisation visible | Visibilité à 12 mois | Risque hypertrophie |
|---|---|---|---|---|
| Mini-invasive | 5 à 8 mm | 3 à 4 mois | Quasi-invisible (se confond avec plis cutanés) | Faible |
| Percutanée | 3 à 6 mm (×3 à 5 incisions) | 4 à 5 mois | Discret (plusieurs petites marques réparties) | Faible à modéré |
| Ouverte | 3 à 5 cm | 6 à 8 mois | Visible (ligne blanche de 2-4 cm, largeur 1-2 mm) | Modéré |
Le choix du type de suture influence également l’aspect final. La durée d’un fil résorbable varie selon sa composition entre six et douze semaines, période durant laquelle le processus de cicatrisation se poursuit activement sous la surface cutanée. Les fils résorbables évitent le traumatisme d’un retrait de points et permettent une fermeture intradermique (sous la peau), générant une cicatrice plus fine qu’une suture externe classique.
Selon le protocole institutionnel du CHUV sur la cicatrisation, les cicatrices restent néanmoins, dans tous les cas, moins résistantes et moins élastiques que la peau normale, en partie à cause d’un certain déficit en élastine. Cette réalité anatomique explique pourquoi les zones cicatricielles nécessitent une protection mécanique et solaire prolongée, même après maturation complète.
Les soins post-opératoires qui font la différence
Contrairement à la croyance populaire, masser une cicatrice avant J+21 peut aggraver l’inflammation. Le massage ne devient bénéfique qu’après cicatrisation complète, risquant sinon de désunir les berges ou de stimuler une production excessive de tissu cicatriciel.
L’erreur la plus fréquente consiste à arrêter prématurément les soins de cicatrice (avant trois mois), alors que le remodelage tissulaire se poursuit jusqu’à douze à dix-huit mois. Passé le cap de la cicatrisation visible (surface refermée, croûtes tombées), beaucoup de patients considèrent le processus terminé. Pourtant, les fibres de collagène continuent de se réorganiser en profondeur durant de longs mois, et l’absence de soins durant cette phase peut compromettre le résultat esthétique final.
- Nettoyez la cicatrice une fois par jour à l’eau tiède et au savon doux pH neutre, en tamponnant délicatement (pas de frottement)
- Changez le pansement tous les deux à trois jours durant les trois premières semaines, sauf consigne contraire de votre chirurgien
- Surveillez quotidiennement les signes d’infection (rougeur excessive s’étendant au-delà de la cicatrice, chaleur intense, écoulement purulent)
- Maintenez le pied surélevé au repos durant les dix premiers jours pour limiter l’œdème et favoriser le drainage
- Évitez toute exposition solaire directe sur la cicatrice durant les six premiers mois (port de chaussures fermées ou application de SPF 50 systématique si exposition inévitable)
- Hydratez la cicatrice deux fois par jour dès J+15 (après retrait des fils ou résorption complète) avec une crème réparatrice neutre
- Respectez strictement les consignes de décharge et d’immobilisation prescrites (port de chaussure post-opératoire, limitation de l’appui)
- Contactez immédiatement votre chirurgien si vous observez un écoulement anormal, une désunion des berges, une douleur soudaine intense ou une fièvre supérieure à 38,5 °C
Point de vigilance crucial : L’exposition solaire d’une cicatrice récente constitue l’une des principales causes d’hyperpigmentation permanente. Les rayons UV stimulent la production de mélanine dans les tissus en réparation, créant des taches brunes définitives. La photoprotection stricte (écran total SPF 50 ou protection vestimentaire) doit être maintenue durant les douze premiers mois minimum.
Si une douleur sous le pied après opération est fréquente durant les trois premières semaines, elle doit diminuer. Une douleur persistante ou s’aggravant au-delà de J+21 nécessite une consultation rapide pour éliminer une complication (infection, désunion, algodystrophie).
Selon les recommandations officielles de l’Assurance Maladie, l’absence de cicatrisation au bout de deux semaines sur un membre inférieur peut révéler une insuffisance veineuse ou une artérite sous-jacente. Consultez sans tarder si des signes d’infection apparaissent : rougeur et gonflement s’étendant au-delà de la cicatrice, douleur pulsatile, suintement d’un liquide jaunâtre ou verdâtre, fièvre supérieure à trente-huit virgule cinq degrés Celsius.
Solutions pour améliorer une cicatrice insatisfaisante
Votre cicatrice est-elle réellement problématique ou simplement en cours de maturation ? Cette question se pose fréquemment entre le troisième et le sixième mois post-opératoire, période durant laquelle la cicatrice présente encore une teinte rosée et une texture légèrement différente de la peau environnante. Avant d’envisager un traitement correctif, il faut distinguer une cicatrice pathologique (hypertrophique, chéloïde, rétractile) d’une cicatrice normale encore immature.
Une cicatrice hypertrophique (relief excessif, rougeur >12 mois, démangeaisons) reste dans les limites de l’incision. Une cicatrice chéloïde, plus rare, déborde sur la peau saine avec masse fibreuse ferme et douloureuse. Ces deux situations nécessitent une prise en charge spécialisée.
- Si votre cicatrice à 6 mois est rose pâle, plate, souple, sans douleur :
Situation normale. Poursuivez l’hydratation quotidienne et la photoprotection. La couleur continuera de s’atténuer jusqu’à douze-dix-huit mois. Aucune consultation urgente nécessaire, contrôle de routine lors du bilan post-opératoire standard.
- Si votre cicatrice à 6 mois est rouge vif, légèrement surélevée, avec démangeaisons modérées :
Cicatrice probablement hypertrophique en cours de formation. Consultez sous trente jours pour évaluation. Traitement préventif possible (gel de silicone, massages dirigés, voire injections de corticoïdes si évolution défavorable confirmée).
- Si votre cicatrice dépasse les bords de l’incision initiale, forme une masse ferme et continue de grossir :
Chéloïde probable. Consultez sous quarante-huit heures. Prise en charge spécialisée indispensable (dermatologue ou chirurgien plasticien). Options : injections de corticoïdes, cryothérapie, laser vasculaire, voire exérèse chirurgicale avec radiothérapie complémentaire dans les cas résistants.
- Si votre cicatrice présente un écoulement, une désunion partielle, une rougeur extensive ou une fièvre :
Infection ou complication aiguë. Consultation en urgence (sous vingt-quatre heures). Ne tentez aucun soin local sans avis médical. Risque de retard de cicatrisation majeur ou de nécrose tissulaire si prise en charge retardée.
Pour les cicatrices matures esthétiquement insatisfaisantes, plusieurs solutions existent. Le laser CO2 fractionné stimule la production de collagène et atténue la pigmentation (trois à cinq séances espacées de quatre à six semaines généralement nécessaires).
La dermabrasion mécanique ou chimique peut également améliorer les cicatrices en relief en lissant la surface cutanée. Cette technique est particulièrement efficace sur les cicatrices anciennes (plus de deux ans) et stables. Pour explorer en détail les méthodes pour se débarrasser des cicatrices selon leur type et leur ancienneté, des solutions thérapeutiques adaptées existent et peuvent être envisagées dès six mois post-opératoire si l’aspect ne s’améliore pas spontanément.
Les injections de corticoïdes intralésionnels constituent le traitement de référence des cicatrices hypertrophiques et chéloïdes débutantes. Réalisées par un dermatologue, elles réduisent l’inflammation locale et freinent la production excessive de collagène. Les plaques ou gels de silicone médical, appliqués quotidiennement durant plusieurs mois, améliorent l’hydratation et la souplesse de la cicatrice tout en limitant son épaississement.
Combien de temps avant que ma cicatrice devienne blanche et discrète ?
La couleur rosée d’une cicatrice s’atténue entre six et douze mois, puis continue de blanchir jusqu’à dix-huit mois. La teinte finale dépend de votre phototype de peau. Sur peau claire, la cicatrice devient blanc nacré. Sur peau mate ou foncée, elle peut rester légèrement pigmentée (plus claire ou plus foncée que la peau environnante selon l’exposition solaire durant la phase de cicatrisation).
Pourquoi ma cicatrice tire, démange et me fait parfois mal ?
Les démangeaisons (prurit) et les sensations de tiraillement sont des signes normaux de cicatrisation active. Les fibres de collagène en cours de réorganisation créent des tensions mécaniques dans le tissu. Les terminaisons nerveuses sectionnées lors de l’incision se régénèrent, provoquant des sensations anormales (fourmillements, hypersensibilité, décharges électriques). Ces symptômes culminent entre J+15 et J+60, puis diminuent. S’ils persistent au-delà de trois mois ou s’aggravent, consultez pour éliminer une cicatrice hypertrophique ou une névrite.
Puis-je masser ma cicatrice dès maintenant ou dois-je attendre ?
Les protocoles recommandent d’attendre la cicatrisation complète avant de débuter tout massage, pour éviter l’inflammation ou la désunion. Concrètement, attendez au minimum trois semaines (J+21) et l’accord explicite de votre chirurgien lors de la visite de contrôle. Le massage devient bénéfique une fois la surface cutanée totalement refermée et les fils résorbés. Technique recommandée : mouvements circulaires doux avec une crème neutre, deux fois par jour durant cinq minutes, en exerçant une pression progressive (jamais douloureuse). Ce massage assouplit les adhérences et favorise la réorganisation harmonieuse des fibres de collagène.
Les crèmes anti-cicatrices vendues en pharmacie sont-elles vraiment efficaces ?
L’efficacité varie selon la composition et le type de cicatrice. Le silicone médical (gel ou plaques) est universellement considéré comme la première option prophylactique et thérapeutique pour les cicatrices anormales, selon les protocoles hospitaliers. Son efficacité a été démontrée dans des études contrôlées. Les crèmes à base d’allantoïne, de centella asiatica ou de vitamine E montrent des résultats variables et moins documentés. Aucun produit cosmétique ne peut effacer totalement une cicatrice mature, mais une hydratation quotidienne durant la phase de remodelage améliore la souplesse et limite l’hypertrophie.
Ma cicatrice restera-t-elle visible à vie même si je fais tout correctement ?
Une cicatrice ne disparaît jamais totalement. Elle devient plus discrète, mais laisse toujours une trace visible à l’examen rapproché, car le tissu cicatriciel diffère structurellement de la peau normale (moins d’élastine, organisation différente des fibres de collagène). L’objectif réaliste est d’obtenir une cicatrice fine, plate, de couleur proche de la peau environnante et souple. En chirurgie mini-invasive, les cicatrices de cinq à huit millimètres deviennent quasi invisibles à un mètre de distance après douze mois. En chirurgie ouverte, la cicatrice reste visible mais peut être très discrète si les soins ont été optimaux.
Quand puis-je reprendre le sport et porter des chaussures normales sans risque pour ma cicatrice ?
La reprise d’activité dépend du type de chirurgie et de votre cicatrisation individuelle. Pour la cicatrice elle-même, le risque de désunion disparaît après trois semaines (épithélialisation complète). Mais la résistance mécanique du tissu cicatriciel reste inférieure à la peau normale durant plusieurs mois. Pour le port de chaussures fermées non compressives, comptez quatre à six semaines minimum. Pour les chaussures à talon ou serrées (risque de frottement direct sur cicatrice), attendez trois mois minimum. Pour la reprise du sport avec appui complet et contraintes mécaniques, le délai varie de trois mois (sports doux, marche rapide) à six mois (sports à impacts, running, sports collectifs). Suivez impérativement les consignes personnalisées de votre chirurgien, car une reprise prématurée peut compromettre le résultat.
